Дети в большей степени, чем взрослые, подвержены различным заболеваниям. И если до года у грудничка сохраняется иммунитет, переданный от матери, то после ребенку приходится рассчитывать только на силы собственной иммунной системы. Поэтому информация о вирусной инфекции у детей, ее симптомах и лечении для родителей является крайне важной.
Содержание:
Возбудители болезней
Все вирусные детские инфекции вызываются микроорганизмами, которые принято считать переходной формой между живым и неживым, – вирусами. Особенности протекания и лечения этих болезней связаны со строением возбудителя, не имеющего собственной клетки, а только генетический материал. Поэтому все вирусы являются внутриклеточными паразитами, избавиться от которых побыстрее редко удается.

Любая вирусная инфекция у детей протекает с инкубационным периодом, когда внешних проявлений заболевания еще нет, однако ребенок уже является источником заражения.
Профилактика вирусных болезней у детей бывает двух типов:
- специфическая – вакцинация для получения иммунитета против конкретного вируса;
- неспецифическая – различные меры по укреплению иммунитета (правильное питание, распорядок дня, физические нагрузки и отдых и т.д.).
Профилактика в любом случае предпочтительнее, чем лечить болезнь в случае инфицирования.
Почему малыши болеют часто
Для ребенка угроза подхватить инфекцию часто связана с различными периодами адаптации неокрепшего организма:
- смена времени года, особенно в межсезонье;
- посещение общественных мест (поликлиника, детский сад).
Вирусы передаются воздушно-капельным путем, и для передачи инфекции от больного ребенка здоровому достаточно непродолжительного контакта.

Помимо типично «детских» заболеваний, малыши подвержены таким распространенным инфекционным болезням:
- ОРЗ, а именно ОРВИ, часто встречается у грудничков;
- грипп и парагрипп.
Дети действительно болеют достаточно часто, ведь в детском организме, особенно у грудничков, формирование защитных и адаптационных функций еще не закончено.
Основные причины частых болезней у малышей:
- детские учреждения являются благодатной почвой для вирусных болезней – один инфицированный ребенок быстро заражает всех вокруг;
- наличие у ребенка вируса Эпштейна-Барр – герпетической инфекции (носителями являются 9 из 10 человек);
- присутствие рядом больного с бессимптомной хронической инфекцией.
К распространенным детским болезням относятся следующие:
- ветряная оспа, вызванная вирусом семейства Herpesviridae;
- краснуха (Togaviridae);
- корь (Paramyxoviridae);
- эпидемический паротит (свинка) – возбудителем является вирус семейства Paramyxoviridae.
Чтобы вылечить вирусную болезнь, не допуская возникновения осложнений, следует знать основные признаки и особенности протекания болезни.
Корь
Болезнь имеет широкое распространение, метод передачи – воздушно-капельный, а источником заражения может быть только инфицированный человек.
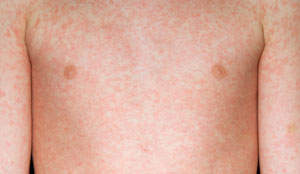
Корь – это острое вирусное заболевание, протекающее в 3 периода:
- Первый – инкубационный период (скрытый). Обычно продолжается 10-12 дней и редко проявляется какими-нибудь симптомами.
- Начальный (продромальный) период, средняя продолжительность 3-7 дней. Характеризуется общими симптомами инфекционных заболеваний – высокая температура (часто 40° С), нарастающий изматывающий кашель, ринит (насморк). На слизистых ротовой полости (губы, щеки) появляются пятна Филатова-Коплика – белесые папулы 0,5-1 мм диаметром, окруженные красным ореолом. В это же время на тканях мягкого неба появляется энантема (розовато-красные мелкие пятна), которые исчезают при проявлении типичной корьевой сыпи. Характерное проявление кори – конъюнктивит – воспалительный процесс слизистой глаз. Проявляется как светобоязнь с выраженным слезотечением, в процессе развития болезни наблюдаются гнойные выделения.
- Завершающий период сопровождается папулезной сыпью (характерное проявление – за ушами), после которой остаются пигментные пятна, исчезающие спустя несколько дней.
Возможные осложнения
Несмотря на острое протекание, малышами корь переносится относительно легко, а опасность представляют осложнения, возникающие при неблагоприятных условиях. Осложнения могут возникнуть в любой системе организма :
- дыхательная система – пневмония, ларингит, бронхит;
- пищеварение и ЖКТ– стоматит, колит, энтерит, цистит, пиелонефрит;
- нервная система – психоз, энцефалит, менингит;
- зрение – конъюнктивит, блефарит, страбизм (косоглазие), кератит;
- слух – отит, мастоидит.
Лечение
При кори проводится симптоматическое лечение, направленное на облегчение симптомов и поддержку иммунитета.
При заражении корью прописывается постельный режим и обильное питье, обязательными являются седативные препараты. При высокой температуре применяют жаропонижающие средства.
При осложнении болезни пневмонией, отитом и др. применяется соответствующее лечение антибиотиками. Если после перенесенной кори у ребенка один глаз косит, следует обратиться к детскому офтальмологу.
Профилактика кори
Действенной мерой профилактики при вирусной кори является вакцинация ЖКВ (живая корьевая вакцина) детей в возрасте 12 месяцев.
Краснуха
Заболевание является умеренно-заразной вирусной инфекцией у ребенка – чтобы заразиться, нужно находиться в контакте с больным достаточно длительное время.

Клиническая картина
Бессимптомный инкубационный период заболевания может длиться 14-21 день. Катаральные нарушения (воспаление слизистых верхних дыхательных путей) незначительны и протекают незаметно. Характерной картиной краснухи является увеличение заднешейных, затылочных и околоушных лимфоузлов, которое возникает перед появлением сыпи за сутки и продолжается около недели.
Предшественником высыпания часто является энантема (сыпь на слизистой оболочке) в виде розовых крапинок на нёбе.
Сыпь первоначально появляется на лице, постепенно распространяясь на все тело. Наиболее интенсивно происходит высыпание в первые сутки, на второй день пятна приобретают точечный вид, а к концу третьего – исчезают практически полностью.
Медицине известны случаи, когда краснуха протекала вообще без сыпи.
При краснухе нет недомогания, но возможны незначительное воспаление слизистой носоглотки и конъюнктивы, небольшое увеличение селезенки. Даже состав крови практически не изменяется.
Врожденная краснуха
Трансплацентарное (от беременной женщины к плоду) заражение встречается нередко, и хотя новорожденный внешне совершенно здоров, в моче и на слизистой носоглотки у грудничка обнаруживается вирус, вызывающий краснуху. Сами малыши являются источником вирусной инфекции и опасны для окружающих.

У новорожденного в ближайшие месяцы быстро развивается заболевание с тяжело протекающей интерстициальной пневмонией, которая сопровождается токсикозом, адинамией, уменьшение массы тела, диспепсией и другими нарушениями. Прогноз неблагоприятный – после лечения более 70% детей имеют устойчивые дефекты моторики и психики, с высокой вероятностью летального исхода.
Лечение краснухи
Медикаментозное лечение краснухи у детей не проводится – обычно предписывается 3-4 дня постельного режима и витаминотерапия. Переболевший ребенок приобретает иммунитет, случаи повторного инфицирования маловероятны.
Профилактические меры
Лучшим средством профилактики заболевания является вакцинация. При отсутствии противопоказаний ее делают детям в возрасте 1 года и повторяют в 6 лет. Особое внимание уделяется девочкам, так как перенесенная во время беременности краснуха приводит к внутриутробному инфицированию плода и нарушению его развития. Поэтому девушкам старше 18 лет, не болевшим краснухой, рекомендуется провести вакцинацию и учесть, что до зачатия должно пройти не менее 3-4 месяцев. Выявления краснухи у беременной является основанием для прерывания беременности по медицинским показаниям.
Эпидемический паротит
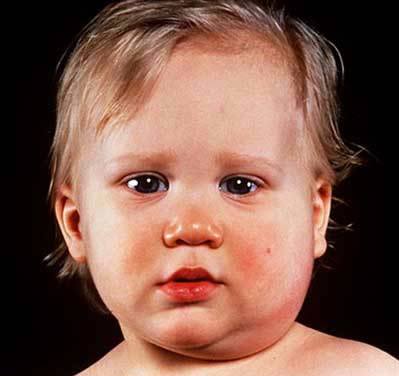
Свинка, или эпидемический паротит, относится к типичным детским вирусным инфекциям – чаще всего болеют дети от трех до семи лет. Заболевание имеет выраженный сезонный характер с максимумом в марте-апреле и минимальным значением в августе-сентябре. Девочки болеют свинкой в два раза реже мальчиков.
Клиническая картина
Инкубационный период заболевания составляет от 12 до 21 дня. Проникая в организм ребенка, вирус концентрируется в области желез – слюнных, поджелудочной, щитовидной, простаты. Неосложненное протекание паротита у детей начинается с повышенной температуры (около 38°С), на следующий день появляется болезненная отечность области околоушной слюнной железы.
Воспаление слюнной железы нарушает ее работу, что проявляется как чувство сухости во рту, и приводит к различным патологиям:
- болевым ощущениям в животе;
- тошноте и рвотным позывам;
- дисфункции кишечника;
- стоматитам.
В результате воспалительного процесса возникает характерная для паротита одутловатость в области щеки и верхней части шеи, болезненная при касании.
У детей паротит может протекать как в стертой, так и в бессимптомной форме. Ребенка ничего не беспокоит, а отсутствие внешних проявлений заболевания лишает возможности взрослых принять адекватные карантинные меры.

Осложнения эпидемического паротита
Опасность для детей представляет не сама болезнь, а возможные осложнения:
- панкреатит (воспаление поджелудочной железы), что может спровоцировать сахарный диабет;
- воспаление яичек (орхит) может привести к мужскому бесплодию;
- вирусный менингит (воспаление оболочки головного мозга), всегда протекающий тяжело.
Лечение
Специфического лечения паротита не существует. Все сводится к карантину заболевшего ребенка в домашних условиях, исключительно чтобы не разносить инфекцию. Речь о том, как быстро вылечить паротит, не идет, он пройдет сам. Но очень важно избежать возможных осложнений.
Перенесенный ребенком вирусный эпидемический паротит формирует стойкий иммунитет и повторное заражение исключено.
Профилактика
Единственной действенной профилактической мерой является вакцинация – ее делают детям в возрасте одного года и повторяют в шесть лет. Это гарантирует иммунитет на всю жизнь.
Ветряная оспа

Заболевание относят к типичным детским инфекциям, наиболее подвержены ему дети с года до 8 лет. Известны случаи ветряной оспы у грудничков, но это скорее исключение, чем правило. Заражение происходит воздушно-капельным и контактным путями, а возбудителем является герпесвирусная инфекция.
Клиника ветрянки
Скрытый (инкубационный) период составляет 11-21 день. При средней тяжести болезни начальные симптомы следующие:
- недомогание без явной причины;
- некритичный рост температуры;
- нарушение пищеварения и потеря аппетита;
- может протекать с сыпью (кореподобная ветрянка).
Высыпание при ветрянке протекает 3-4 дня, причем новые пятна появляются приступообразно, что сопровождается ростом температуры и сильным зудом.
При ветрянке на одном участке кожи больного ребенка можно увидеть все стадии развития сыпи:
- пятно;
- папула – узелок, бесполостное образование;
- везикула – пузырек, содержащий прозрачный или мутноватый экссудат;
- пустула – гнойничок, заполненный гноем пузырек;
- корочка.
Пузырьки первоначально возникают на туловище, концентрируясь в местах сдавливания или механического раздражения кожи, после чего появляется на лице и волосистой части головы.
На слизистых тканях папула быстро размягчается и изъязвляется. Как следствие, может возникнуть генерализованная лимфоденопатия – одновременное увеличение нескольких групп лимфоузлов.

Встречается врожденная ветряная оспа – она выявляется у новорожденного, мать которого имеет болезнь в активной форме.
Лечение
При герпесно-вирусной инфекции медикаментозное лечение не проводится, но делается акцент на меры личной гигиены ребенка, постели, одежды и игрушек, что нужно для предотвращения распространения вируса.
Везикулы обрабатывают раствором зеленки или краски Кастеллани (фукорцин), которые обладают противомикробным и фунгицидным (противогрибковым) свойствами. При необходимости назначают гигиенические ванны с добавлением раствора перманганата калия (KMnO4) и дезинфицирующих полосканий для полости рта.
Осложнения
После перенесенной ветрянки возможны следующие осложнения:
- специфические – ветряночный энцефалит, миелиты и др.;
- бактериальные – флегмона, импетиго, абсцесс, рожа, пневмония и др.
Ветрянка очень тяжело протекает у взрослых:
- высыпания намного обильнее, чем у детей, сохраняются дольше;
- длительная высокая температура с лихорадкой;
- всегда есть осложнения.
Профилактические меры имеют гигиенический характер, вакцинация ветряной оспы не проводится.
Как ни странно это звучит, но лучше переболеть вирусными детскими болезнями в раннем возрасте. Если организм ребенка справляется с инфекцией без особых проблем, то у взрослых эти заболевания всегда протекают тяжело и сопровождаются различными осложнениями.

Работаю врачом ветеринарной медицины. Увлекаюсь бальными танцами, спортом и йогой. В приоритет ставлю личностное развитие и освоение духовных практик. Любимые темы: ветеринария, биология, строительство, ремонт, путешествия. Табу: юриспруденция, политика, IT-технологии и компьютерные игры.






